Olá pessoal!!! Tudo bem??? Bom, hoje estou aqui para falar um pouco sobre medicações na enfermagem e, como vocês sabem, a enfermagem tem praticamente um contato diário com diversos tipos de substâncias químicas... Mas, todo mundo ainda lembra o que é o soluto, o solvente e a solução? Vamos relembrar então!
SOLUTO - é toda a substância que pode ser dissolvida. Na sua grande maioria, apresenta-se em estado sólido e sua quantidade é calculada em mg, g, U, UI ou %.
SOLVENTE - Se denomina solvente, dissolvente ou dispersante toda a substância que permite a dispersão de outra substância em seu meio. Comumente, utilizamos a água por ser neutra porém, no meio hospitalar e em preparo de medicações, utilizamos a água destilada ou a água estéril. O solvente é representado por ml ou L.
SOLUÇÃO - forma farmacêutica líquida, caracterizada pela formação de um sistema onde todas as substâncias sólidas presentes na formulação devem estar totalmente dissolvidas em um veículo adequado. A solução pode ser representada por mg/ml, g/ml.
Agora que relembramos o que é soluto, solvente e solução, vamos fazer um pequeno exercício para colocarmos em prática o que vimos hoje!!!
Diga, conforme as imagens abaixo, o que é soluto, solvente e solução???
Enfermagem, Gambare!
quarta-feira, 8 de outubro de 2014
quinta-feira, 10 de julho de 2014
Atividades Instrumentais de Vida Diária (AIVD)
As Atividades Instrumentais de Vida Diária (AIVD)compreendem as atividades que dão suporte as atividades de vida diária em casa ou na comunidade e que, frequentemente, exigem interações mais complexas que as ABVDs.
São exemplos de AIVDs:
- cuidar de outras pessoas (selecionar e supervisionar cuidadores ou cuidar pessoalmente de alguém);
- cuidar de animais de estimação (organizar, supervisionar ou promover o cuidado de animais de estimação ou serviço);
- criação dos filhos (cuidar, supervisionar e dar suporte ao necessidades e ao desenvolvimento da criança);
- gerenciamento da comunicação (enviar, receber e interpretar informações utilizando uma variedade de sistemas e equipamentos incluindo ferramentas para a escrita, telefones, computadores, recursos audiovisuais, pranchas de comunicação, campainhas de emergência, máquina Braille, recursos de telecomunicação para surdos, equipamentos de comunicação alternativa);
- mobilidade na comunidade (movimentar-se na comunidade e utilizar transporte público ou privado como caminhar, dirigir, andar de bicicleta, pegar táxi ou ônibus);
- gerenciamento financeiro (uso dos recursos financeiros, planejamento financeiro a curto e longo prazo);
- gerenciamento e manutenção da saúde(desenvolvimento, gerenciamento e manutenção de rotinas saudáveis e de promoção do bem estar como exercícios físicos, nutrição adequada, cuidados com hábitos que colocam a saúde em risco e rotina na ingestão de medicamentos);
- estabelecimento e manutenção da casa (casa, jardim, quintal, carro, manutenção e conserto de roupas e objetos da casa, conhecimento para identificar e solicitar ajuda para reparos);
- preparação de alimentos e limpeza (planejamento, preparação e habilidade de servir refeições balanceadas nutricionalmente, habilidade para higienizar os alimentos e limpar os utensílios após a refeição);
- observância religiosa (participar adequadamente, seguindo as regras dos cultos religiosos) procedimentos de segurança (conhecimento e habilidade de procedimentos de segurança, habilidade de agir em situações inesperadas, pedir auxílio);
- compras (preparação de lista de compras, seleção, compra e transporte de itens, seleção de método de pagamento, uso adequado do dinheiro).
Fonte:https://sites.google.com/site/centrodeterapiaocupacional/atividades-instrumentais-de-vida-diaria
Atividades Básicas de Vida Diária (ABVD)
As atividades de vida diária são atividades básicas e fundamentais para se viver em um mundo social. As ABVDs estão relacionadas com a sobrevivência e o bem estar.
São exemplos de ABVDs:
- banho (ensaboar, lavar o cabelo, secar todas as partes do corpo, manutenção da postura no banho, transferências para entrar e sair o banho);
- controle da bexiga e do intestino incluindo o controle intencional e o uso de equipamentos necessários;
- vestir (selecionar roupas e acessórios para a hora do dia, tempo e ocasião, pegar e guardar roupas no armário, vestir e despir considerando a moda, fechar e abrir fechos, botões, zíperes, cadarços, colocar e retirar próteses e órteses);
- comer (capacidade de manipular e manter o alimento e a saliva na boca e engolir);
- alimentação (o processo se selecionar, organizar e levar a comida ou líquido do prato ou copo para a boca);
- mobilidade funcional (movimentar-se de um lugar ao outro durante as atividades do dia a dia, transferências da cama para a cadeira e outras, transporte de objetos);
- manutenção de objetos pessoais (uso, limpeza e manutenção de aparelhos auditivos, lentes de contato, órteses, próteses, contraceptivos ou dispositivos sexuais);
- higiene pessoal (pentear o cabelo, escovar os dentes, passar fio dental, cortar as unhas, passar desodorante, passar e retirar maquiagem, fazer a barba);
- atividades sexuais (envolvimento em atividades que resultem satisfação sexual), e
- higiene no vaso sanitário (transferência de e para o vaso sanitário, abaixar e suspender as roupas, limpar o corpo, manusear absorvente higiênico, utilizar cateteres).
Úlceras de Pressão
A úlcera de pressão pode ser definida como uma lesão de pele causada pela interrupção sangüínea em uma determinada área, que se desenvolve devido a uma pressão aumentada por um período prolongado. Também é conhecida como úlcera de decúbito, escara ou escara de decúbito. O termo escara deve ser utilizado quando se tem uma parte necrótica ou crosta preta na lesão.

Como se desenvolve?
A úlcera de pressão se desenvolve quando se tem uma compressão do tecido mole entre uma proeminência óssea e uma superfície dura por um período prolongado. O local mais freqüente para o seu desenvolvimento é na região sacra, calcâneo, nádegas, trocânteres, cotovelos e tronco.
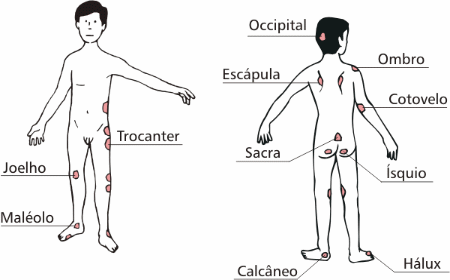
Quais as causas e fatores de risco?
São vários os fatores que podem aumentar o risco para o desenvolvimento da úlcera de pressão como: imobilidade, pressões prolongadas, fricção, traumatismos, idade avançada, desnutrição, incontinência urinária e fecal, infecção, deficiência de vitamina, pressão arterial, umidade excessiva, edema.
Estágios da úlcera de pressão
As úlceras de pressão podem classificadas em:
| Estágio I | |
quando a pele está intacta, mas se observa vermelhidão e um pouco de ulceração de pele.   | |
Estágio II | |
quando a pele já está perdendo sua espessura, manifestando abrasão, bolha ou cratera superficial.  | |
| Estágio III | |
quando se observa uma ferida de espessura completa, envolvendo a epiderme, a derme e o subcutâneo. | |
| Estágio IV | |
quando se tem uma lesão significante, onde há a destruição ou necrose para os músculos, ossos e estruturas de suporte( tendões e cápsula articular).  |
Quem corre mais riscos?
Pacientes acamados que são ou foram fumantes, diabéticos, pacientes com incontinência fecal e urinária (uso de fraldas), desnutridos, idosos, pessoas com pouca ou nenhuma mobilidade, com problemas de circulação arterial.

Como prevenir?
Manter alguns cuidados com a pele do paciente é fundamental. A atuação fundamental é no alívio da pressão da pele, nas áreas de maior risco, ou onde se tem ossos mais proeminentes. Alguns cuidados são bem importantes, e podem ser realizados desde os primeiros momentos que o paciente ficou acamado, seja em casa ou no hospital.
Atenção – áreas avermelhadas não devem ser massageadas, para não aumentar a área já lesionada.
| Manter colchão piramidal (caixa de ovo) sobre o colchão da cama do paciente. | |
| Mudar sempre o paciente acamado de posição. | |
| Colocar travesseiros macios embaixo dos tornozelos para elevar os calcanhares. | |
| Colocar o paciente sentado em poltrona macia, ou revestida com colchão piramidal, várias vezes ao dia. | |
| Quando sentado mudar as pernas de posição, alternando as áreas de apoio. | |
| Manter alimentação rica em vitaminas e proteína. | |
| Manter hidratação. | |
| Trocar fraldas a cada três horas, mantendo paciente limpo e seco.. | |
| Hidratar a pele com óleos e/ou cremes a base de vegetais | |
| Utilizar sabonetes com pH neutro para realizar a limpeza da região genital. | |
| Estar atento para o aparecimento de candidíase e outras infecções por fungos. Nesses casos, procurar o médico. | |
| Aplicação de filme transparente e/ou cremes ou loções a base de AGE nas áreas de risco aumentado para lesões | |
| Realizar massagem suave na pele sadia, em áreas potenciais de pressão, com loção umectante e suave. | |
| Manter a limpeza das roupas de cama, bem como mantê-las seca e bem esticadas. | |
| NÃO utilizar lâmpada de calor sobre a pele, pois estimulam o ressecamento da mesma. |
Como tratar?
O tratamento da ferida consiste em limpeza da lesão com jato de soro fisiológico, preferencialmente morno. O jato é conseguido perfurando-se o frasco de soro com uma agulha 40X12 ou 30X8. Este jato tem a propriedade de limpar a ferida sem destruir o que o próprio organismo vem reconstruindo.
Se há presença de escaras (crosta preta e endurecida) sobre a lesão, esta deverá ser retirada por um profissional médico ou enfermeiro especializado.
Existem vários produtos, chamados de “novas tecnologias” para auxiliar no tratamento das úlceras de pressão. A indicação fica a critério médico ou de enfermeira especializada. Os resultados são bastante eficazes.
Fonte: Úlceras de Pressão | ABC da Saúde http://www.abcdasaude.com.br/enfermagem/ulceras-de-pressao#ixzz374dfGD4h.
quarta-feira, 19 de fevereiro de 2014
Não sabe ou não lembra fazer o cálculo da próxima ovulação e período fértil??? Relaxa... Vamos relembrar!
O ciclo menstrual de toda mulher sempre começará a partir do seu primeiro dia de menstruação. Então, vamos por partes:
Início do Clico Menstrual: 1º dia de menstruação.
Já a ovulação acontece por volta do 14º dia ANTES da próxima menstruação.
E o período Fértil geralmente entre 7 a 9 dias no mês, com 3 a 5 dias antes da ovulação e também de 3 a 5 dias após a ovulação.
Muito bem, até aqui tudo entendido mas... Como eu faço para saber quando há ovulação e qual o período fértil????
Simples!
Vamos ver um exemplo:
Uma mulher com um ciclo regular de 28 dias, menstruou no dia 17 de fevereiro. Qual a data provável da próxima ovulação e do próximo período fértil? Considere o período fértil como sendo de 9 dias.
Vamos lá pessoal, vamos pensar:
Sabemos que a mulher menstruou no dia 17 de fevereiro;
Sabemos que o ciclo dela é de 28 dias...
Então, faremos:
17 de fevereiro + 28 dias = 17 de março (PRÓXIMA MENSTRUAÇÃO)
(para facilitar a contagem dos dias, utilize um calendário!)
Ok. Achamos a data provável da próxima menstruação.
Agora, vamos encontrar o dia da ovulação!
Usaremos para fazer esta conta, o dia encontrado da próxima menstruação (17) MENOS 14 dias. [Obs.: 14 é um valor fixo que sempre se usa independente do dia da próxima menstruação]
17 de março MENOS 14 dias = 03 de março (DIA DA OVULAÇÃO)
E pra finalizar, vamos considerar, como foi colocado na questão problemática, um período fértil de 9 dias...
Então, se a mulher vai ovular no dia 03 de março, contaremos 04 dias antes e 04 dias após o dia da ovulação onde, 04 dias antes + dia da ovulação + 04 dias depois temos um período fértil de 9 dias, que inicia em 27 de fevereiro e vai até o dia 07 de março.
Ainda não entendeu?
Ok, vou desenhar:
Espero que todos tenham entendido...
Bons cálculos e até a próxima!
terça-feira, 15 de maio de 2012
O que mais cai em provas para enfermeiros em hospitais?
- Cálculos diversos;
- Cateter nasogástrico;
- Cateter nasoenteral;
- Cateter vesical de alívio;
- Cateter vesical de demora;
- Dreno de tórax;
- Fratura de fêmur;
- Gasometria arterial;
- Hepatite;
- HIV;
- Neonatos;
- Obstetrícia;
- Parada cardiorrespiratória;
- SAE;
- Teste de Allen;
- Teste de Glasgow;
- Teste de Maslow;
- Tipos de isolamentos hospitalares;
- Traqueostomia;
- Vacinação;
E assim vai... Conforme eu for realizando mais provas e testes, colocarei aqui no blog para vocês, ok?
Bons estudos!
GAMBARE!
Seringas e agulhas
Seringas
A seringa é um recipiente utilizado para o preparo e administração do medicamento. Seus componentes básicos são:
- Êmbolo (local onde "puxamos" para aspirar e "empurramos" para injetar);
- Corpo (local que será preenchido pela medicação ou outro líquido);
- Bico (local onde se conecta a agulha).

A escolha da seringa deve ser realizada considerando-se o volume e via de administração.
Seringa de 20ml:
É graduada e dividida em mm3 (milímetros cúbicos), que significa que 20ml foram divididos em partes iguais com graduação de identificação. Uma seringa de 20ml possui números inteiros pois: 20/20 = 1 ou 1 ml, ou seja, essa seringa é dividida de 1 em 1ml.
Seringa de 10ml:
É graduada e dividida em mm3 (milímetros cúbicos), que significa que 10ml foram divididos em partes iguais com graduação de identificação, divididos em 10/50 = 0,2ml, ou seja, essa seringa é dividida de 1 em 1ml e cada 1ml é dividido em 0,2ml.
Seringa de 5 ml:
É graduada e dividida em mm3 (milímetros cúbicos), que significa que 5ml foram divididos em partes iguais com graduação de identificação, que correspondem a 5/25 = 0,2ml, ou seja, essa seringa é dividida de 1 em 1ml e cada 1ml é dividido em 0,2ml.
Seringa de 3ml:
É graduada e dividida em mm3 (milímetros cúbicos), que significa que 3ml foram divididos em partes iguais com graduação de identificação, que correspondem a 3/30 = 0,1ml, ou seja, essa seringa é dividida de 0,5 em 0,5ml e cada 0,5ml é dividido em 0,1ml.
Seringa de 1ml (geralmente usada para insulina e subcutâneas):
A seringa de 1ml é dividida em 100 partes iguais, que correspondem a: 1/100, pois 1ml = 100UI.
Agulhas
Os componentes básicos da agulha são:
- Canhão (local onde se encaixa na seringa);
- Haste ( corpo da agulha);
- Bisel ( ponta com óstio em diagonal).
Agulha 40/12 e 40/10
Utilizadas para preparo e aspiração de medicações (usualmente com o canhão na cor ROSA).
Agulha 30/7e 25/7
Utilizadas para aplicação EV em adultos (usualmente com o canhão na cor CINZA).
Agulha 30/8 e 25/8
Utilizadas para aplicação IM em adultos (usualmente com o canhão na cor VERDE).
Agulha 13/4,5 e 13,4
Utilizadas para aplicação ID e SC (usualmente com o canhão na cor MARROM).
No mercado há outras numerações utilizadas nas mesmas vias em neonatologia e pediatria.
É de suma importância que o profissional de saúde realize uma avaliação da massa muscular para escolha do material.
Fonte: Cálculo e administração de Medicamentos na Enfemagem / Marcelo Tardelli da Silva; Sandra Regina L.P. Tardelli da Silva. 2.ed. São Paulo: Martinari, 2009. pág. 66 - 68.
Assinar:
Postagens (Atom)














